Uit de European Health Consumer Index blijkt dat Nederland het erg goed doet op het gebied van zorg in vergelijking met andere landen. Maar hoe toekomstbestendig is ons zorgstelsel? Welke verbeterpunten zijn er? Ernst van Koesveld, directeur Zorgverzekeringen bij het ministerie van Volksgezondheid, Welzijn en Sport en enkele zorgverzekeraars laten hun licht schijnen over dit vraagstuk.
Van Koesveld: “Op veel terreinen gaat het inderdaad erg goed. We zijn niet op alle fronten het beste jongetje van de klas en dus is er altijd ruimte voor verbetering. Kleine verbeteringen waarmee we het ‘huis’ van de zorg sterker kunnen maken en ‘bewoners’ beter kunnen laten samenwerken. Een voorbeeld hierbij: we vinden ‘zorg op de juiste plek’ erg belangrijk. We hebben heel goede ziekenhuizen, maar toch is dat geweldige ziekenhuis niet altijd de juiste plek voor iemand om de benodigde zorg te krijgen. Dan kan de keuze vallen op ambulant in plaats van hospitaliseren. De huisarts kan daar een rol bij vervullen, de wijkverpleging ook. Een ander voorbeeld: op school leren we onze kinderen vaak niet om ‘gezondheidsvaardig’ te zijn. Dat is jammer, want we kunnen zelf meer doen op het gebied van preventie, om te zorgen dat we geen zorg nodig hebben.
Ingewikkeld vraagstuk
De zorgkosten blijven de komende jaren stijgen, dat staat vast. Als we de maatregelen van het regeerakkoord meenemen, stijgen de kosten onder de Zorgverzekeringswet tussen 2017 en 2021 naar de huidige inzichten met 10 miljard euro. Het gaat dus niet om minder uitgaven, maar om ’minder meer’ uitgaven. En daar komt de stijging van de uitgaven voor langdurige zorg de komende jaren nog bij met ruim 8 miljard euro. De groei van de zorguitgaven ligt daarmee een stuk hoger dan de groei van ons nationaal inkomen. Er moet dus iets gebeuren als we de zorg voor iedereen betaalbaar willen houden.
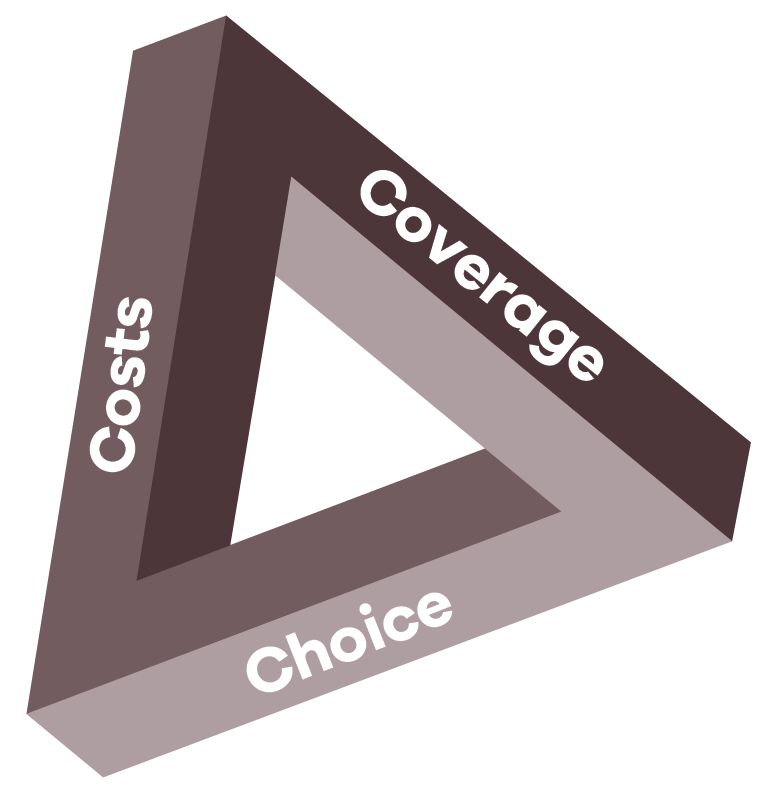
We spreken vaak van dilemma’s, maar in de zorg is er sprake van een trilemma. Oftewel een onmogelijke driehoek van de 3 C’s: coverage (hoe breed is het pakket en hoeveel mensen zijn verzekerd?), choice (kunnen mensen de zorg krijgen van de behandelaar van hun voorkeur en wordt die ook volledig vergoed?) en costs (worden collectieve kosten beheerst of wordt de solidariteit zwaar onder druk gezet? Zorgstelsels zijn globaal op verschillende plekken binnen deze driehoek te plaatsen en maken daarin ook bewegingen. Als je een brede dekking hebt, zoals we in Nederland belangrijk vinden, en je wilt ook dat de zorg bij elke zorgaanbieder van je keuze volledig vergoed wordt, dan wordt het stelsel steeds duurder en de druk op solidariteit steeds groter. Dan komt de rol van de verzekeraars om selectief zorg in te kopen te zeer onder druk te staan en houden ze de kosten niet meer in de hand. Als je keuzevrijheid en kostenbeheersing heel belangrijk vindt, is het onvermijdelijk dat je grenzen stelt aan welke genees- en hulpmiddelen er nog voor iedereen vergoed worden. Dergelijke knellende keuzes worden nu ook al gemaakt en dat wordt eerder meer dan minder. Tegelijkertijd is er nog veel te winnen door de zorg beter te organiseren en te bevorderen dat mensen de juiste zorg op de juiste plek krijgen. Dat betekent zorg dichterbij huis of zelfs thuis als het kan. En alleen verder weg in het ziekenhuis, als het moet. De bewindspersonen willen graag met dit thema aan de slag in de nieuwe hoofdlijnenakkoorden.”
En wat vinden de zorgverzekeraars?
Joël Gijzen, directeur Zorg bij CZ:
“De hoge waardering in internationale onderzoeken wordt grotendeels bereikt door de toegankelijkheid van het Nederlandse zorgstelsel. Immers, iedereen is bij wet tegen ziektekosten verzekerd. Dat is een groot goed. Ook het feit dat we in Nederland een dicht netwerk van zorgverleners hebben speelt een belangrijke rol in waardering. Toch zijn we er nog lang niet als blijkt dat potentieel vermijdbare sterfte in ziekenhuizen nog steeds voorkomt, sterker nog, niet eens afneemt. We moeten de komende jaren met elkaar stappen zetten rondom kwaliteitsregistraties en de daaruit voortvloeiende verbeter-initiatieven. Initiatieven zoals DICA (Dutch Institute for Clinical Auditing) hebben aangetoond dat kwaliteitsregistraties aantoonbaar mensenlevens redden en onnodige ‘schade’ als gevolg van medisch handelen terugbrengt. Het mooie is dat DICA ontstaan is uit de beroepsgroep zelf, die professionaliteit en de ontwikkeling daarvan als een groot goed ziet. Onder regie van de overheid moeten we nu de discussie voeren - en beslechten - over hoe we kwaliteitsregistraties opzetten. Hoe we data verzamelen en de hieruit voortvloeiende verbeterprocessen gaan organiseren, in plaats van verder door te praten óf we het willen doen. Want die vraag hoort allang met een volmondig ja beantwoord te zijn, zolang potentieel vermijdbare sterfte nog steeds aan de orde is. Dit moet en kan anders!”
Nynke van der Meulen, Manager Zorg & Propositie bij De Friesland:
“Het is belangrijk dat we ons er veel meer van bewust zijn dat we het zo ontzettend goed doen. Dat zorgt voor een positievere flow. Op die manier de aandacht vestigen op de zorg, dat trekt innovatie aan. We staan echter wel voor de uitdaging het zorgstelsel op termijn ook duurzaam te houden en daarmee toegankelijk voor eenieder. We kunnen allemaal ons steentje bijdragen hieraan. De politiek door geld vrij te maken voor preventie, waardoor op termijn de zorgkosten omlaag gaan. Ook kan Den Haag meer inzetten op innovatie, het verlagen van de regeldruk en het creëren van een gelijk speelveld. Zorgverzekeraars zouden meer aandacht mogen hebben voor duurzame zorg. Door slimmer te organiseren, meerjarencontracten te sluiten, administratieve lastenverlichting en inzet op preventie. Ook het belonen van innovatie en kwaliteit via gerichte financieringsinitiatieven zien wij als mogelijkheid. Verzekerden tot slot kunnen bijdragen door vitaler te leven en een grotere verantwoordelijkheid te nemen voor de eigen gezondheid. En ook door kritisch bewuste zorgkeuzes te maken. Daar is dan wel meer inzicht en transparantie voor nodig in de kosten van zorg.”
Joris van Eijck, directeur zorg bij Menzis:
“Verzekerden, zorgverzekeraars en de politiek moeten zich niet langer enkel bezig houden met de cure & care kant van de zorg. In een duurzaam stelsel wordt aandacht voor preventie, leefstijl en het behouden van gezondheid steeds belangrijker. Wij zien daarnaast een belangrijke rol weggelegd voor e-health. Steeds meer processen in de samenleving zijn gedigitaliseerd. Een reis boeken, een restaurant uitkiezen, je route uitstippelen; we doen alles online. Maar ondertussen zitten we wel nog steeds in de wachtkamer bij een arts. Belangen en financieringsvormen houden digitalisering in de zorg tegen. Van die blokkade moeten we af: we moeten kiezen voor e-health waar dat kan, en voor reguliere zorg waar dat moet. Door het uitrollen van goede initiatieven op dit vlak, denk aan COPD-in Beeld (zorgdiagnose op afstand), moeten zorgverzekeraars e-health aanjagen.“
Jan Kroes, divisiemanager Zorg en Zekerheid bij Zorg en Zekerheid:
“Als het gaat om de houdbaarheid van ons zorgstelsel, dan zien wij een rol weggelegd voor de politiek. Het risicovereveningssysteem verdient continu aandacht om ervoor te zorgen dat risico’s gelijk verdeeld worden en blijven over alle zorgverzekeraars.
Voor het goed functioneren van het stelsel zijn daarnaast voldoende aanbieders nodig die duidelijk te herkennen zijn. Een maximum van 1 risicodrager per concern voor de basisverzekering draagt bij aan die transparantie. Zo houden zorgverzekeraars elkaar scherp en kan de best mogelijke zorg voor de beste prijs aangeboden worden. Ook verzekerden kunnen bijdragen aan de houdbaarheid van het zorgstelsel. Bijvoorbeeld door bewuster te zijn van de kosten als het gaat om hun eigen zorggebruik.”
Deze interviews zijn gepubliceerd in de Zorgthermometer Verzekerden in beeld 2018. Je kunt deze uitgave hiernaast downloaden. Ernst van Koesveld en enkele zorgverzekeraars spreken zich ook uit over de zin en onzin van het overstapseizoen: “Er is genoeg te kiezen, maar het moet niet steeds dezelfde reep chocolade zijn in een andere wikkel.”